
La FIV est une forme de traitement appliquée aux femmes qui ne peuvent pas tomber enceinte avec les méthodes classiques.

Prof. Dr. Yavuz Aydın
Spécialiste en gynécologie, obstétrique et FIV
Spécialiste en gynécologie, obstétrique et FIV
Traitements
01
02

03
Calculateur de grossesse
Sur moi
Prof. Dr. Yavuz Aydın
Diplômé en 1993 de la Faculté de Médecine de Hacettepe, le Pr .Dr. Yavuz Aydın a effectué sa formation de spécialité en obstétrique et gynécologie à l'Université d'Istanbul, Faculté de Médecine Cerrahpaşa entre 1994 et 1999. Jusqu'en 2007, après avoir travaillé comme spécialiste au sein du Groupe de Santé Médicana, il a travaillé à l'Université d'Istanbul, en se concentrant sur l'Endocrinologie Gynécologique et l'Infertilité, et a complété sa formation en FIV à la faculté de Médecine de Cerrahpaşa et est devenu professeur associé en 2012.

Hôpital İ.A.Ü. VM Medical Park Florya
0542 640 21 12
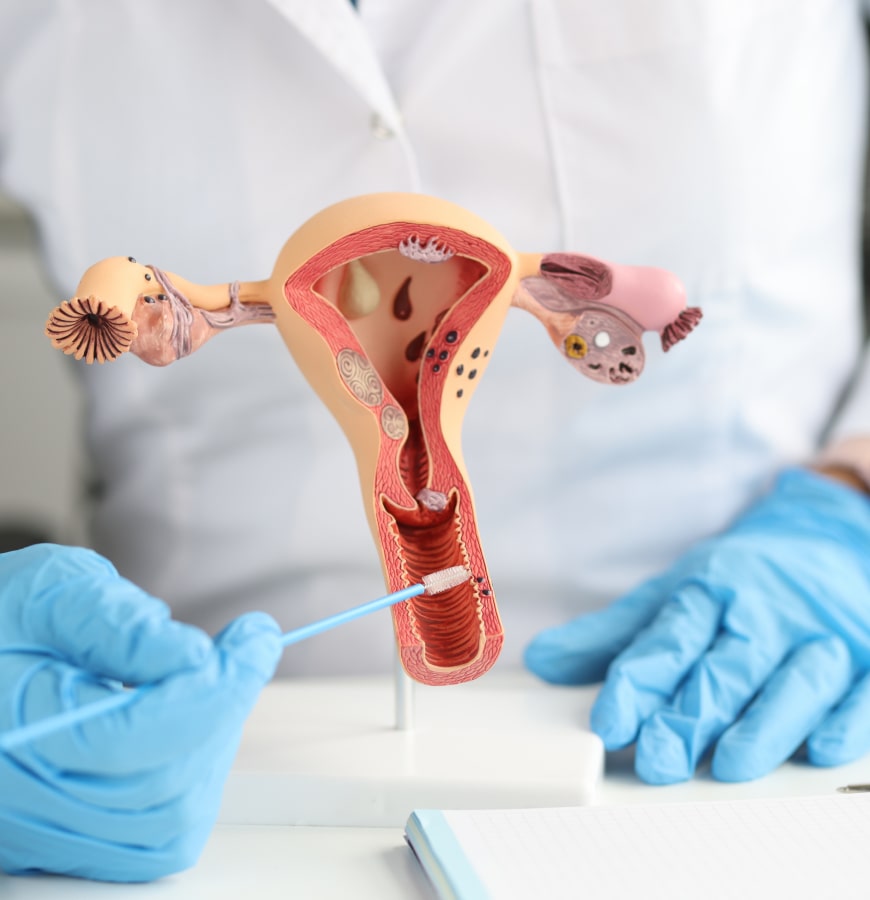
Traitement de FIV
Qu'est-ce qu'un Traitement de FIV ?
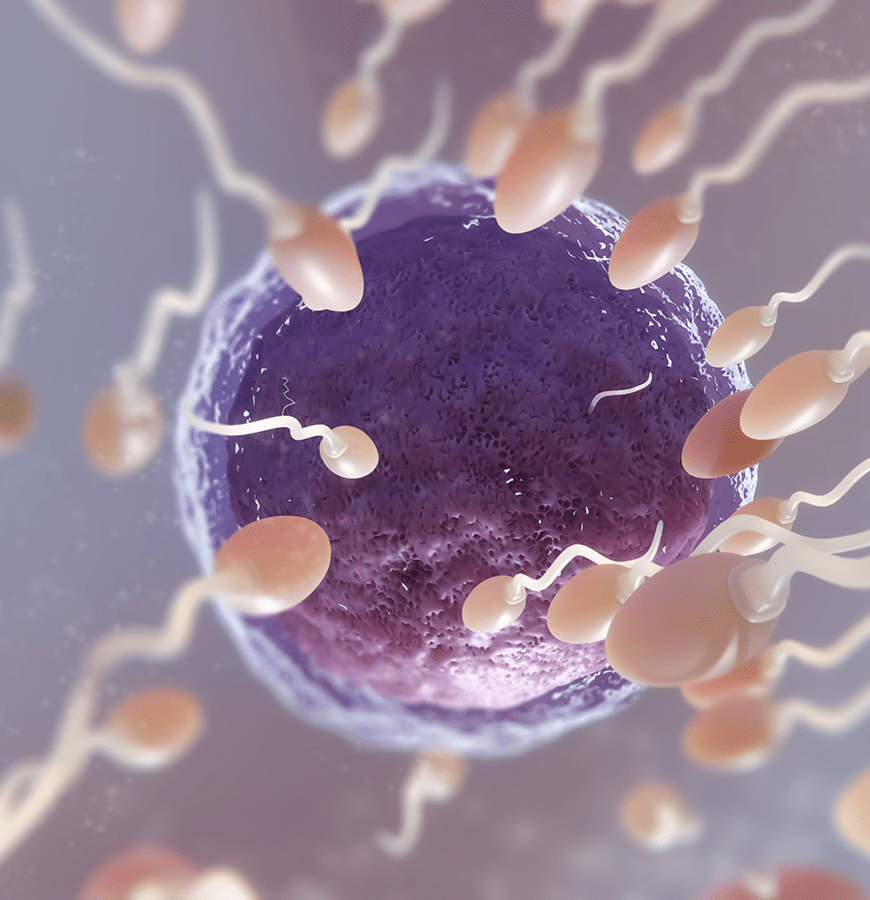
Pour résumer brièvement la procédure de FIV, nous pouvons dire qu'il s'agit du processus de fécondation des cellules reproductrices de la femme et de l'homme dans des conditions extracorporelles. Dans cette méthode, les cellules reproductrices mâles et femelles sont maintenues dans un environnement approprié à la température du corps pendant 48 heures. La fécondation a lieu dans environ la moitié des ovules obtenus pendant cette période.
Informations détaillées

PAS À PAS
Fécondation in vitro Traitement
1

Alerte Ovarienne
2
Ablation Des Ovaires
3
Fertilisation
Planifiez votre traitement et obtenez un devis en ligne
Consultation de 30 minutes gratuite par vidéo en ligne ou par téléphone
Pourquoi la Turquie ?
Pourquoi la Turquie
Est si populaire dans
Le tourisme médical?
Est si populaire dans
Le tourisme médical?
Le tourisme médical désigne les personnes qui voyagent d'un pays à l'autre pour bénéficier de services de santé. Ces services comprennent les opérations chirurgicales, les traitements, les examens et autres services de santé.
Le transfert de l'aéroport est un service utilisé pour assurer le transport des personnes pratiquant le tourisme de santé. Ce service permet à la personne de se rendre de l'aéroport au lieu où elle recevra des services de santé ou au lieu où elle séjournera. Le service de transfert de l'aéroport est effectué par un véhicule ou un taxi préétabli au lieu d'utiliser sa propre voiture. Ce service est généralement proposé par l'établissement de santé ou fourni par des sociétés privées de services de transfert. Grâce à ce service, la personne pourra arriver ou quitter le pays où elle se rend pour des soins de santé de manière confortable et paisible.
Le transfert de l'aéroport est un service utilisé pour assurer le transport des personnes pratiquant le tourisme de santé. Ce service permet à la personne de se rendre de l'aéroport au lieu où elle recevra des services de santé ou au lieu où elle séjournera. Le service de transfert de l'aéroport est effectué par un véhicule ou un taxi préétabli au lieu d'utiliser sa propre voiture. Ce service est généralement proposé par l'établissement de santé ou fourni par des sociétés privées de services de transfert. Grâce à ce service, la personne pourra arriver ou quitter le pays où elle se rend pour des soins de santé de manière confortable et paisible.
Vidéos
Votre médecin a expliqué
 fr
fr


















